Diabetes mellitus je jedno z najčastejších ochorení s tendenciou k zvýšeniu incidencie a kazeniu štatistík. Príznaky diabetes mellitus sa neobjavia cez noc; proces je chronický, s nárastom a zhoršením endokrinných a metabolických porúch. Je pravda, že nástup diabetu 1. typu sa od skorého štádia 2. typu výrazne líši.
Medzi všetkými endokrinnými patológiami má diabetes s istotou vedúce postavenie a predstavuje viac ako 60% všetkých prípadov. Navyše neuspokojivé štatistiky ukazujú, že 1/10 „diabetikov“ sú deti.
Pravdepodobnosť získania choroby sa zvyšuje s vekom, a preto sa každých desať rokov veľkosť skupiny zdvojnásobí. Je to spôsobené predĺžením strednej dĺžky života, zlepšenými metódami včasnej diagnostiky, znížením fyzickej aktivity a nárastom počtu ľudí s nadváhou.
Typy cukrovky
Mnoho ľudí počulo o takej chorobe, ako je diabetes insipidus. Aby si čitateľ následne nezamieňal choroby nazývané „diabetes“, bude pravdepodobne užitočné vysvetliť ich rozdiely.
Diabetes insipidus
Diabetes insipidus je endokrinné ochorenie, ktoré sa vyskytuje v dôsledku neuroinfekcií, zápalových ochorení, nádorov, intoxikácií a je spôsobené nedostatočnosťou a niekedy úplným vymiznutím ADH-vazopresínu (antidiuretický hormón)
Toto vysvetľuje klinický obraz choroby:
- Konštantná suchosť ústnej sliznice, neuveriteľný smäd (človek môže vypiť až 50 litrov vody za 24 hodín, čím sa žalúdok natiahne do veľkých rozmerov);
- Izolácia obrovského množstva nekoncentrovaného ľahkého moču s nízkou špecifickou hmotnosťou (1000-1003);
- Katastrofálna strata hmotnosti, slabosť, znížená fyzická aktivita, poruchy tráviaceho systému;
- Charakteristické zmeny na koži („pergamenová“ koža);
- Atrofia svalových vlákien, slabosť svalového systému;
- Vývoj syndrómu dehydratácie pri absencii príjmu tekutín dlhšie ako 4 hodiny.
Z hľadiska úplného vyliečenia má choroba nepriaznivú prognózu; pracovná kapacita je výrazne znížená.
Stručná anatómia a fyziológia
Nepárový orgán, pankreas, vykonáva zmiešanú sekrečnú funkciu. Jeho exogénna časť vykonáva vonkajšiu sekréciu a produkuje enzýmy zapojené do procesu trávenia. Endokrinná časť, ktorá je poverená úlohou vnútornej sekrécie, produkuje rôzne hormóny, vrátane - inzulín a glukagón. Sú kľúčové pri zabezpečovaní konzistencie cukru v ľudskom tele.
Endokrinnú časť žľazy predstavujú Langerhansove ostrovčeky, ktoré pozostávajú z:
- A-bunky, ktoré zaberajú štvrtinu celkového priestoru ostrovčekov a sú považované za miesto produkcie glukagónu;
- B bunky, zaberajúce až 60 % bunkovej populácie, syntetizujúce a skladujúce inzulín, ktorého molekula je polypeptid z dvoch reťazcov, nesúci 51 aminokyselín v určitej sekvencii;
- D-bunky produkujúce somatostatín;
- Bunky, ktoré produkujú iné polypeptidy.
Záver teda naznačuje sám seba: Hlavným mechanizmom, ktorý inhibuje produkciu inzulínu a spúšťa vývoj patologického procesu, je najmä poškodenie pankreasu a Langerhansových ostrovčekov.
Typy a špeciálne formy ochorenia
Nedostatok inzulínu vedie k zhoršenej stálosti cukru (3,3 – 5,5 mmol/l) a prispieva k vzniku heterogénneho ochorenia nazývaného diabetes mellitus (DM):
- Formuje sa úplná absencia inzulínu (absolútny nedostatok). závislý od inzulínu patologický proces, ktorý sa označuje ako diabetes mellitus typu I (IDDM);
- Nedostatok inzulínu (relatívny nedostatok), ktorý spúšťa poruchu metabolizmu sacharidov v počiatočnom štádiu, pomaly, ale isto vedie k rozvoju nezávislá od inzulínu diabetes mellitus (NIDDM), ktorý je tzv diabetes mellitus typu II.
V dôsledku poruchy využívania glukózy v organizme a následne jej zvýšenia v krvnom sére (hyperglykémia), ktorá je v zásade prejavom ochorenia, sa časom začínajú objavovať príznaky diabetes mellitus, to znamená celková porucha metabolických procesov na všetkých úrovniach.
Okrem cukrovky typu 1 a typu 2 existujú aj špeciálne typy tohto ochorenia:
- Sekundárny diabetes v dôsledku akútneho a chronického zápalu pankreasu (pankreatitída), malígnych novotvarov v parenchýme žľazy, cirhózy pečene. Množstvo endokrinných porúch sprevádzaných nadmernou produkciou antagonistov inzulínu (akromegália, Cushingova choroba, feochromocytóm, ochorenie štítnej žľazy) vedie k rozvoju sekundárneho diabetu. Mnoho dlhodobo užívaných liekov má diabetogénny účinok: diuretiká, niektoré antihypertenzíva a hormóny, perorálne kontraceptíva atď.;
- Diabetes u tehotných žien (gestačný), spôsobené zvláštnym vzájomným ovplyvňovaním hormónov matky, dieťaťa a placenty. Fetálny pankreas, ktorý produkuje vlastný inzulín, začne brzdiť produkciu inzulínu materskou žľazou, v dôsledku čoho sa počas tehotenstva vytvára táto špeciálna forma. Pri správnej kontrole však gestačný diabetes po pôrode zvyčajne vymizne. Následne v niektorých prípadoch (až 40 %) u žien s podobnou anamnézou tehotenstva môže táto skutočnosť ohroziť rozvoj diabetes mellitus II. typu (v priebehu 6-8 rokov).
Prečo sa vyskytuje „sladká“ choroba?
„Sladké“ ochorenie tvorí skôr „pestrú“ skupinu pacientov, takže je zrejmé, že IDDM a jeho „brat“ nezávislý od inzulínu majú genetický pôvod odlišne. Existuje dôkaz o spojení medzi inzulín-dependentným diabetom a genetickými štruktúrami systému HLA (hlavný histokompatibilný komplex), najmä s niektorými génmi lokusov D-oblasti. V prípade NIDDM sa takýto vzťah nepozoroval.

Na vznik diabetes mellitus I. typu nestačí len genetická predispozícia; Patogenetický mechanizmus spúšťajú provokujúce faktory:
- Vrodený nedostatok Langerhansových ostrovčekov;
- Nepriaznivý vplyv vonkajšieho prostredia;
- Stres, nervový stres;
- Traumatické poranenia mozgu;
- tehotenstvo;
- Infekčné procesy vírusového pôvodu (chrípka, mumps, cytomegalovírusová infekcia, Coxsackie);
- Sklon k neustálemu prejedaniu, čo vedie k nadmernému ukladaniu tuku;
- Zneužívanie cukrárskych výrobkov (väčšiemu riziku sú vystavení tí, ktorí majú chuť na sladké).
Pred pokrytím príčin diabetes mellitus typu II by bolo vhodné pozastaviť sa nad veľmi kontroverznou otázkou: kto trpí častejšie - muži alebo ženy?
Zistilo sa, že v súčasnosti sa toto ochorenie vyskytuje častejšie u žien, hoci ešte v 19. storočí bola cukrovka „výsadou“ mužského pohlavia. Mimochodom, teraz v niektorých krajinách juhovýchodnej Ázie sa prítomnosť tejto choroby u mužov považuje za prevládajúcu.
Predisponujúce podmienky pre rozvoj diabetes mellitus typu II zahŕňajú:
- Zmeny v štruktúre pankreasu v dôsledku zápalových procesov, ako aj výskyt cýst, nádorov, krvácania;
- Vek po 40 rokoch;
- Nadváha (najdôležitejší rizikový faktor pre NIDDM!);
- Cievne ochorenia spôsobené aterosklerotickým procesom a arteriálnou hypertenziou;
- U žien tehotenstvo a narodenie dieťaťa s vysokou telesnou hmotnosťou (viac ako 4 kg);
- Mať príbuzných s cukrovkou;
- Silný psycho-emocionálny stres (hyperstimulácia nadobličiek).
Príčiny ochorenia rôznych typov cukrovky sa v niektorých prípadoch zhodujú (stres, obezita, vplyv vonkajších faktorov), ale nástup procesu u cukrovky 1. a 2. typu je odlišný, navyše, IDDM je oblasťou detí a mladých ľudí a ľudia, ktorí nie sú závislí od inzulínu, uprednostňujú starších ľudí.
Prečo chceš toľko piť?
Charakteristické príznaky diabetes mellitus, bez ohľadu na formu a typ, môžu byť prezentované takto:

- Suchosť slizníc ústnej dutiny;
- Smäd, ktorý je prakticky nemožné uhasiť, spojený s dehydratáciou;
- Nadmerná tvorba moču a jeho vylučovanie obličkami (polyúria), čo vedie k dehydratácii;
- Zvýšenie koncentrácie glukózy v krvnom sére (hyperglykémia) v dôsledku potlačenia využitia cukru periférnymi tkanivami v dôsledku nedostatku inzulínu;
- Výskyt cukru v moči (glukozúria) a ketolátok (ketonúria), ktoré sú normálne prítomné v zanedbateľných množstvách, ale pri diabete mellitus sú intenzívne produkované pečeňou a pri vylučovaní z tela sa nachádzajú v moči;
- Zvýšený obsah močoviny a iónov sodíka v krvnej plazme (okrem glukózy) (Na+);
- Strata hmotnosti, ktorá je v prípade dekompenzácie ochorenia charakteristickým znakom katabolického syndrómu, ktorý sa vyvíja v dôsledku rozkladu glykogénu, lipolýzy (mobilizácia tukov), katabolizmu a glukoneogenézy (premena na glukózu) bielkovín;
- Porušenie indikátorov lipidového spektra, zvýšenie celkového cholesterolu v dôsledku frakcie lipoproteínov s nízkou hustotou, NEFA (neesterifikované mastné kyseliny), triglyceridy. Zvyšujúci sa obsah lipidov sa začína aktívne posielať do pečene a tam dochádza k ich intenzívnej oxidácii, čo vedie k nadmernej tvorbe ketolátok (acetón + kyselina β-hydroxymaslová + kyselina acetoctová) a ich ďalšiemu vstupu do krvi (hyperketonémia). Nadmerná koncentrácia ketolátok ohrozuje nebezpečný stav tzvdiabetická ketoacidóza.
Všeobecné príznaky cukrovky teda môžu byť charakteristické pre akúkoľvek formu ochorenia, avšak, aby nedošlo k zmätku čitateľa, je stále potrebné poznamenať vlastnosti, ktoré sú vlastné jednému alebo druhému typu.
Diabetes mellitus I. typu je „výsadou“ mladých ľudí
IDDM je charakterizovaný akútnym (týždne alebo mesiace) nástupom. Príznaky diabetes mellitus I. typu sú výrazné a prejavujú sa klinickými príznakmi typickými pre toto ochorenie:
- Náhla strata hmotnosti;
- Neprirodzený smäd, človek sa jednoducho nemôže opiť, hoci sa o to snaží (polydipsia);
- Veľké množstvo vylučovaného moču (polyúria);
- Výrazné prekročenie koncentrácie glukózy a ketolátok v krvnom sére (ketoacidóza). V počiatočnom štádiu, keď si pacient ešte nemusí svoje problémy uvedomovať, je dosť pravdepodobný rozvoj diabetickej (ketoacidotickej, hyperglykemickej) kómy – stavu, ktorý je mimoriadne život ohrozujúci, preto je inzulínová terapia ordinovaná čo najskôr (ihneď pri podozrení na cukrovku).

Vo väčšine prípadov sa po použití inzulínu kompenzujú metabolické procesy, Potreba inzulínu v tele prudko klesá a dochádza k dočasnému „zotaveniu“. Tento krátkodobý stav remisie by však nemal upokojiť ani pacienta, ani lekára, pretože po určitom čase sa choroba opäť pripomenie. Potreba inzulínu sa môže zvyšovať so zvyšujúcim sa trvaním ochorenia, ale vo všeobecnosti pri absencii ketoacidózy nepresiahne 0,8-1,0 U/kg.
Známky naznačujúce rozvoj neskorých komplikácií diabetu (retinopatia, nefropatia) sa môžu objaviť po 5-10 rokoch. Medzi hlavné príčiny smrti na IDDM patria:
- terminálne zlyhanie obličiek, ktoré je dôsledkom diabetickej glomerulosklerózy;
- Kardiovaskulárne poruchy sú komplikácie základného ochorenia, ktoré sa vyskytujú o niečo menej často ako poruchy obličiek.
Choroba alebo zmeny súvisiace s vekom? (diabetes typu II)
NIDDM sa vyvíja počas mnohých mesiacov a dokonca rokov. Keď nastanú problémy, človek ich berie k rôznym odborníkom (dermatológ, gynekológ, neurológ...). Pacient nemá ani podozrenie, že rôzne choroby podľa jeho názoru: furunkulóza, svrbenie kože, plesňové infekcie, bolesť dolných končatín sú príznakmi diabetes mellitus typu II. Pacienti si na svoj stav zvyknú a cukrovka sa naďalej pomaly rozvíja, postihuje všetky systémy a predovšetkým cievy.
NIDDM sa vyznačuje stabilným, pomalým priebehom, zvyčajne bez sklonu ku ketoacidóze.
Liečba cukrovky 2. typu sa zvyčajne začína diétou, ktorá obmedzuje ľahko stráviteľné (rafinované) sacharidy a užívaním liekov na zníženie cukru (ak je to potrebné). Inzulín sa predpisuje, ak ochorenie prešlo do štádia závažných komplikácií alebo ak existuje rezistencia na perorálne lieky.
Hlavnou príčinou smrti u pacientov s NIDDM je kardiovaskulárna patológia vyplývajúca z diabetu. Spravidla ide o srdcový infarkt alebo mozgovú príhodu.
Liečba diabetes mellitus
Základom terapeutických opatrení zameraných na kompenzáciu diabetes mellitus sú tri hlavné princípy:
- Kompenzácia nedostatku inzulínu;
- Regulácia endokrinných a metabolických porúch;
- Prevencia cukrovky, jej komplikácie a ich včasná liečba.
Implementácia týchto princípov sa vykonáva na základe 5 hlavných pozícií:
- Výživa pre diabetes mellitus hrá úlohu „prvých huslí“;
- Na diétu nadväzuje systém fyzických cvičení, primeraný a individuálne zvolený;
- Lieky na zníženie cukru sa používajú najmä na liečbu cukrovky 2. typu;
- Inzulínová terapia je predpísaná v prípade potreby pre NIDDM, ale je nevyhnutná v prípade diabetu 1. typu;
- Školenie pacientov na sebakontrolu (zručnosť odoberania krvi z prsta, používanie glukomera, podávanie inzulínu bez pomoci).
Laboratórna kontrola nad týmito polohami indikuje stupeň kompenzácie po nasledujúcich biochemických štúdiách:
| Ukazovatele | Dobrý stupeň kompenzácie | Uspokojivé | Zlé |
|---|---|---|---|
| Hladina glukózy nalačno (mmol/l) | 4,4 – 6,1 | 6,2 – 7,8 | Ø 7,8 |
| Obsah cukru v krvi 2 hodiny po jedle (mmol/l) | 5,5 – 8,0 | 8,1 – 10,0 | Ø 10,0 |
| Percento glykozylovaného hemoglobínu (HbA1, %) | < 8,0 | 8,0 – 9,5 | Ø 10,0 |
| Celkový cholesterol v sére (mmol/l) | < 5.2 | 5,2 – 6,5 | Ø 6,5 |
| Hladina triglyceridov (mmol/l) | < 1,7 | 1,7 – 2,2 | Ø 2,2 |
Dôležitá úloha stravy v liečbe NIDDM
Výživa pre diabetes mellitus je veľmi dobre známa, dokonca aj ľuďom ďaleko od diabetes mellitus, tabuľka číslo 9. V nemocnici pre akúkoľvek chorobu môžete občas počuť o špeciálnej diéte, ktorá je vždy v samostatných kastróloch, odlišuje sa od iných diét a vydáva sa po vyslovení určitého hesla: „Mám deviaty stôl.“ Čo to všetko znamená? Čím sa táto záhadná diéta líši od všetkých ostatných?
Človek by sa nemal mýliť, keď sa stará o diabetika, ktorý si odnáša svoju „kašu“, že sú zbavení všetkých radostí života. Diéta pri cukrovke sa až tak nelíši od stravy zdravých ľudí; pacienti dostávajú potrebné množstvo sacharidov (60 %), tukov (24 %) a bielkovín (16 %).

Výživa pri cukrovke spočíva v nahradení rafinovaných cukrov v potravinách pomaly štiepenými sacharidmi. Cukor predávaný v obchodoch pre každého a cukrárske výrobky na jeho báze patria do kategórie zakázaných potravín.
Pokiaľ ide o nutričnú rovnováhu, tu je všetko prísne: diabetik musí nevyhnutne konzumovať potrebné množstvo vitamínov a pektínov, ktoré musia byť najmenej 40 gramov. za deň.
Prísne individuálna fyzická aktivita
Fyzickú aktivitu pre každého pacienta vyberá individuálne ošetrujúci lekár, berúc do úvahy nasledujúce body:

- Vek;
- Príznaky cukrovky;
- Závažnosť patologického procesu;
- Prítomnosť alebo neprítomnosť komplikácií.
Fyzická aktivita predpísaná lekárom a vykonávaná „odborníkom“ by mala podporovať „spaľovanie“ sacharidov a tukov bez použitia inzulínu. Jeho dávka, ktorá je potrebná na kompenzáciu metabolických porúch, výrazne klesá, na čo by sa nemalo zabúdať, pretože zabránením zvýšenia hladiny cukru v krvi môžete získať nežiaduci účinok. Primeraná fyzická aktivita znižuje glukózu, podaná dávka inzulínu odbúrava zvyšnú a v dôsledku toho pokles hladiny cukru pod prijateľné hodnoty (hypoglykémia).
teda dávkovanie inzulínu a fyzická aktivita si vyžadujú veľkú pozornosť a starostlivý výpočet, aby sme pri vzájomnom dopĺňaní spolu neprekročili spodnú hranicu normálnych laboratórnych parametrov.
Alebo možno vyskúšať ľudové prostriedky?
Liečba diabetes mellitus 2. typu je často sprevádzaná vlastným hľadaním ľudových liekov, ktoré môžu spomaliť proces a čo najviac oddialiť čas užívania liekových foriem.
Napriek tomu, že naši vzdialení predkovia o tejto chorobe prakticky nevedeli, existujú ľudové lieky na liečbu diabetes mellitus, ale nemali by sme zabúdať, že pomôckou sú nálevy a odvary pripravované z rôznych rastlín. Použitie domácich liekov na cukrovku nezbavuje pacienta dodržiavania diéty, sledovania hladiny cukru v krvi, návštevy lekára a dodržiavania všetkých jeho odporúčaní.

Na boj proti tejto patológii doma sa používajú pomerne známe ľudové prostriedky:
- Kôra a listy bielej moruše;
- Ovsené zrná a šupky;
- Orechové priečky;
- Bobkový list;
- škorica;
- Žalude;
- Nettle;
- Púpava.
Keď už nepomáhajú diéty a ľudové prostriedky...
Takzvané lieky prvej generácie, všeobecne známe na konci minulého storočia, sa stali minulosťou a nahradili ich lieky novej generácie, ktoré tvoria 3 hlavné skupiny liekov na cukrovku vyrábaných farmaceutickým priemyslom.
Endokrinológ rozhodne, ktorý liek je vhodný pre tohto alebo toho pacienta. A aby sa pacienti neliečili sami a nerozhodli sa užívať tieto lieky na cukrovku podľa vlastného uváženia, uvedieme niekoľko názorných príkladov.
Deriváty sulfonylmočoviny
V súčasnosti sa predpisujú deriváty sulfonylmočoviny druhej generácie, ktoré pôsobia od 10 hodín do 24 hodín. Pacienti ich zvyčajne užívajú 2-krát denne, pol hodiny pred jedlom.
Tieto lieky sú absolútne kontraindikované v nasledujúcich prípadoch:
- Diabetes mellitus typu 1;
- Diabetická, hyperosmolárna, mliečna acidotická kóma;
- Tehotenstvo, pôrod, laktácia;
- Diabetická nefropatia sprevádzaná poruchou filtrácie;
- Ochorenia krvotvorného systému so súčasným poklesom bielych krviniek - leukocytov (leukocytopénia) a trombocytopénie (trombocytopénia);
- Závažné infekčné a zápalové lézie pečene (hepatitída);
- Diabetes komplikovaný vaskulárnou patológiou.
Okrem toho môže použitie liekov v tejto skupine ohroziť rozvoj alergických reakcií, ktoré sa prejavujú:
- Svrbenie kože a žihľavka, niekedy dosahujúce Quinckeho edém;
- Poruchy tráviaceho systému;
- Zmeny v krvi (znížené hladiny krvných doštičiek a leukocytov);
- Možné poškodenie funkčných schopností pečene (žltačka v dôsledku cholestázy).
Antihyperglykemické látky zo skupiny biguanidov
Biguanidy (deriváty guanidínu) sa aktívne používajú na liečbu diabetes mellitus 2. typu, pričom sa k nim často pridávajú sulfónamidy. Sú veľmi racionálne na použitie u obéznych pacientov, avšak u osôb s patológiou pečene, obličiek a kardiovaskulárneho systému je ich použitie výrazne obmedzené, prechodom na šetrnejšie lieky z rovnakej skupiny alebo inhibítory α-glukozidov, ktoré inhibujú vstrebávanie sacharidov v tenkom čreve.
Nasledujúce sa považujú za absolútne kontraindikácie použitia biguanidov:
- IDDM (diabetes mellitus 1. typu);
- Výrazná strata hmotnosti;
- Infekčné procesy, bez ohľadu na umiestnenie;
- Chirurgické zákroky;
- Tehotenstvo, pôrod, dojčenie;
- stavy v kóme;
- Patológia pečene a obličiek;
- Hladovanie kyslíkom;
- Mikroangiopatia (2-4 stupne) s poruchou videnia a funkcie obličiek;
- Trofické vredy a nekrotické procesy;
- Zlá cirkulácia v dolných končatinách v dôsledku rôznych vaskulárnych patológií.
Liečba inzulínom
Z vyššie uvedeného je zrejmé, že Inzulín je primárnou liečbou cukrovky 1. typu, všetkých zdravotných núdzových situácií a závažných komplikácií cukrovky. NIDDM vyžaduje vymenovanie tejto terapie iba v prípadoch foriem vyžadujúcich inzulín, keď korekcia inými prostriedkami neposkytuje požadovaný účinok.
Moderné inzulíny, nazývané monokompetentné, predstavujú dve skupiny:
- Monokompetentné farmakologické formy substancie ľudského inzulínu (polosyntetické alebo DNA rekombinantné), ktoré majú nepochybne významnú výhodu oproti liekom bravčového pôvodu. Nemajú prakticky žiadne kontraindikácie ani vedľajšie účinky;
- Monokompetentné inzulíny získané z prasačieho pankreasu. Tieto lieky v porovnaní s ľudskými inzulínmi vyžadujú zvýšenie dávky lieku približne o 15 %.
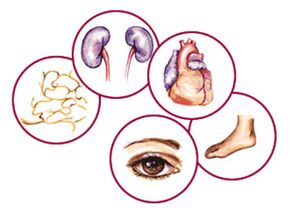
Diabetes je nebezpečný kvôli komplikáciám
Vzhľadom na to, že cukrovku sprevádza poškodenie mnohých orgánov a tkanív, možno jej prejavy nájsť takmer vo všetkých telesných systémoch. Komplikácie diabetes mellitus sú:
- Patologické zmeny na koži: diabetická dermopatia, necrobiosis lipoidica, furunkulóza, xantomatóza, plesňové infekcie kože;
- Osteoartikulárne ochorenia:
- Diabetická osteoartropatia (Charcotov kĺb - zmena členkového kĺbu), vyskytujúca sa na pozadí zhoršenej mikrocirkulácie a trofických porúch, sprevádzaná dislokáciami, subluxáciami, spontánnymi zlomeninami predchádzajúcimi vzniku diabetická noha;
- Diabetická hairopatia, charakterizovaná stuhnutosťou kĺbov rúk, ktorá sa často vyvíja u detí s cukrovkou;
- Ochorenia dýchacích ciest: dlhodobé predĺžená bronchitída, zápal pľúc, zvýšený výskyt tuberkulózy;
- Patologické procesy ovplyvňujúce tráviace orgány: diabetická enteropatiasprevádzané zvýšenou peristaltikou, hnačkou (až 30-krát denne), stratou telesnej hmotnosti;
- Diabetická retinopatia- jedna z najzávažnejších komplikácií, charakterizovaná poškodením zrakových orgánov;
- Zvažuje sa najčastejšia komplikácia diabetes mellitus diabetická neuropatia a jeho rozmanitosť - polyneuropatia, dosahuje 90% všetkých foriem tejto patológie. Diabetická polyneuropatia je bežný stav syndróm diabetickej nohy;
- Patologický stav kardiovaskulárneho systému, ktorý je vo väčšine prípadov príčinou úmrtia na diabetes mellitus. Hypercholesterolémia a vaskulárna ateroskleróza, ktoré sa pri cukrovke začínajú rozvíjať už v mladom veku, nevyhnutne vedú k ochoreniam srdca a ciev (ochorenie koronárnych artérií, infarkt myokardu, zlyhanie srdca, cievna mozgová príhoda).
Prevencia
Opatrenia na prevenciu diabetes mellitus sú založené na príčinách, ktoré ho spôsobujú. V tomto prípade je vhodné hovoriť o prevencii aterosklerózy a arteriálnej hypertenzie, vrátane boja s nadváhou, zlými návykmi a potravinovými závislosťami.

Prevencia komplikácií diabetes mellitus zahŕňa prevenciu rozvoja patologických stavov vyplývajúcich zo samotného diabetu. Úprava glukózy v krvnom sére, diéta, primeraná fyzická aktivita a dodržiavanie odporúčaní lekára pomôžu oddialiť následky tohto dosť hrozivého ochorenia.
























